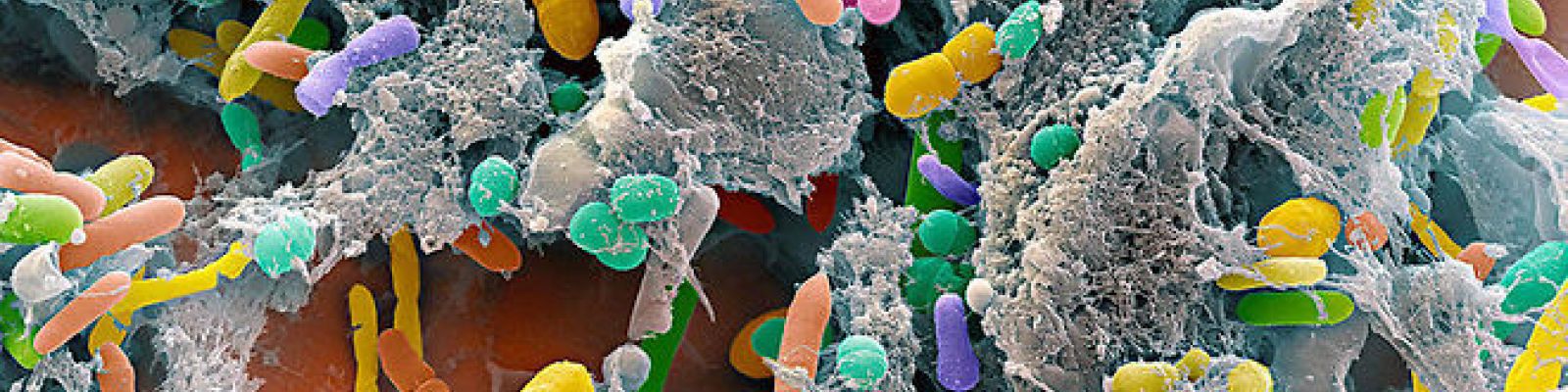
Notre tube digestif abrite pas moins de 1012 à 1014 micro-organismes, soit 2 à 10 fois plus que le nombre de cellules qui constituent notre corps.
Notre tube digestif abrite pas moins de 1012 à 1014 micro-organismes, soit 2 à 10 fois plus que le nombre de cellules qui constituent notre corps. Cet ensemble de bactéries, virus, parasites et champignons non pathogènes constitue notre microbiote intestinal (ou flore intestinale).
Son rôle est de mieux en mieux connu et les chercheurs tentent aujourd’hui de comprendre les liens entre les déséquilibres du microbiote et certaines pathologies, en particulier les maladies auto-immunes et inflammatoires.
Notre régime alimentaire influence la composition et les fonctions du microbiote et ceci depuis le plus jeune âge dès la naissance avec la nature du lait utilisé. Un régime alimentaire équilibré soutient la formation et la stabilité d'un microbiote bien diversifié et on estime aujourd'hui qu'un personne sur quatre possède un microbiote atrophié.
Son déséquilibre ou dysbiose peut être la conséquence d'une alimentation trop sucrée, trop grasse, trop salée ou trop pauvre en fibres. en la corrigeant on pourrait améliorer l'évolution de certaines maladies.
La composition et la nature des aliments ont u effet sur la composition de la flore intestinale. Les hydrates de carbone, les graisses, les proteines et les vitamines consommés peuvent être utilisés par le microbiote. L'impact de l'alimentation est principalement associé à la capacité de certaines bactéries à dégrader les aliments non digérés. En effet le microbiote intestinal assure son propre métabolisme en puisant dans les résidus alimentaires non digestibles.Leur fermentation produit des nutriments pour les cellules de l'intestin, elle leur fournit l'énergie nécessaire à leur maintien et leur renouvellement. L'intégrité de la muqueuse est alors préservée. Dans le même temps les microbiotes jouent un rôle dans la digestion, ils facilitent l'assimilation des nutriments grâce à des enzymes dont l'organisme n'est pas pourvu.
Certains aliments vont permettre de maintenir un microbiote en équilibre. Parmi eux les fruits et les légumes, source de fibres alimentaires et qui ont un effet prébiotique servant de nourriture aux bactéries bénéfiques implantées dans l'intestin artichaut asperge poireau ....) ainsi que les ferments lactiques ( yaourts, lait, fromage fermenté ...). Un régime végétarien ou végétalien peut modifier le microbiote par rapport au régime omnivore. Les personnes ayant une alimentation riche en fruits et légumes ont par conséquent une population bactérienne plus importante et plus diversifiée que celles dont l'alimentation est riche en graisse et sucre.
Les fibres alimentaires sont l'essence du microbiote. Les principales, elles conditionnent ses activités métaboliques. Les principales fibres ciblées par les bactéries coliques sont les polysacharides et l'amidon résistant (présent dans les légumes secs, les gaines de certaines céréales, le pommes de terre). Elles auraient une réelle influence dans le syndrome du colon irritable. En effet leur fermentation colique produit à la production de gaz et d'acides gras à chaîne courte et leur production excessive peut expliquer la mauvaise tolérance de l'organisme à la consommation de certaines fibres dont les Fodmaps *, le fructose les fructanes, l'inuline et le lactose. En limitant les apports de fibres non digestibles on peut ainsi diminuer les ballonnements et peut être même les diarrhées et les douleurs abdominales.
Le régime méditerranéen est un modèle alimentaire qui peut moduler le microbiote même en cas de signes cliniques du syndrome métabolique. Des études montrent que poursuivi pendant un an, il peut exercer un effet protecteur sue le développement du diabète 2. Un suivi plus long (deux ans) chez des sujets avec syndrome métabolique* révèle qu'il est capable de restaurer le microbiote potentiellement bénéfique.
* L’approche alimentaire des FODMAP a été développée par Sue Shepard, nutritionniste australienne. Cette diète a été décrite pour la première fois en 2005. Le mot FODMAP est en fait un acronyme pour désigner un groupe de glucides à chaîne courte présents dans certains aliments et qui sont faiblement absorbés procurant ainsi des substances servant à nourrir les bactéries de l’intestin. Ce régime est scientifiquement prouvé pour soulager les symptômes du syndrome de l’intestin irritable (SII) (1-4). En effet, cette diète permettrait un soulagement du syndrome de l’intestin irritable dans environ 75% des cas. La diète FODMAP limite les aliments contenant des glucides ou sucres qu’on dit «fermentescibles». Ces glucides sont fermentés par les bactéries du côlon et provoquent les symptômes de ballonnements, de gaz et de douleurs abdominales caractéristiques du syndrome de l’intestin irritable.
Voici les aliments riches en FODMAP, à éviter pour améliorer le confort intestinal.
Oligosaccharides :
Fructanes : kaki, melon d’eau, nectarine, pêche blanche, tamarillo, abricots frais ou séchés, figues fraîches ou séchées, dattes, groseilles, pamplemousse complet, prune noire, pruneaux séchés, arilles de la pomme grenade (plus de 60 ml), ail, artichaut, champignons, racine de chicorée, oignon vert (partie blanche), échalote grise, oignon, poireau, topinambour, salsifis, chou de Savoie (plus de 125 ml), chou (plus de 250 ml), chou de Bruxelles, brocoli (plus de 125 ml), bulbe de fenouil (plus de 125 ml), blé, kamut, orge et seigle consommés sous forme de pain, pâtes, craquelins, biscuits, bulghur, couscous, barre de céréales contenant ces céréales ou agents sucrants problématiques, farine d’amarante (plus de 60 ml), manioc.
Galactans : courge butternut (plus de 60 ml), maïs (1 épi), asperges, betteraves, pois mange-tout (plus de 5), choux de Bruxelles (plus de 6), pois verts, inuline, noix de cajou, pistaches, toutes les légumineuses dont le soya, tisanes (camomille, fenouil, pissenlit), thé Chai fort, thé Oolong, poudre de caroube (plus de 5ml), cacao (plus de 15ml), hummus, sauce tzatziki, ketchup (plus de 15 ml), pesto fait avec ail, sels et mélanges d’épices assaisonnés qui peuvent contenir ail ou oignon, sauces commerciales.
Dissacharides/Lactose : lait de vache, de chèvre et de brebis, lait évaporé, babeurre, crème, crème glacée, fromages frais (cottage, faisselle, mascarpone, quark, fromages en grains, fromage de type ficelle), poudre de lait, pouding à base de lait, yogourt, croustilles et craquelins assaisonnés contenant des substances laitières.
Fructose en excès : baies de Boysen, baies d’argousier, cerises (plus de 3), coing, figues fraîches et séchées, goyave, mangue, melon d’eau, pomme, poire, tamarillo, jus de fruits faits à base des fruits problématiques, fruits en conserve dans sirop ou jus de fruits contenant du fructose, asperge, artichaut et cœur d’artichaut, pois sucrés (sugar snap pea), topinambour, tomates séchées (plus de 2 demi-tomates), pâte de tomates, miel, mélasse, fructose, sirop de maïs à haute teneur en fructose, sirop d’agave, bonbons faits avec sirop de maïs à haute teneur en fructose, vins liquoreux, Sauterne, Muscat, Tokay, Porto, Madère, Marsala, Rhum, Coolers, Pernod, sherry, liqueur de cassis.
Polyols : abricots frais ou séchés, avocat (plus de 1/4), cassis, cerises (plus de 3), melon d’eau, mûres, nectarine, pêche, poire, pomme, prune, pruneau, noix de coco (plus de 125 ml), eau de coco (plus de 180 ml), brocoli (plus de 125 ml), champignons, chou-fleur, pois mange-tout (plus de 5), maïs sucré, choux de Bruxelles (plus de 6), pois sucrés (sugar snap pea), gommes, bonbons et chocolats sucrés avec : sorbitol, mannitol, xylitol ou isomalt, lactilol, érythritol, polydextrose.
Les aliments ayant une faible teneur en FODMAP.
Fruits à privilégier : citron, lime, orange (1 petite), ¼ pamplemousse, tangerine, mandarine (1), clémentine (2), ananas frais (125 ml) ou en conserve (2 tranches), avocat (1/8), banane (1/2), bananes séchées (10 tranches), banane plantain, bleuets (125 ml), canneberges fraîches (125 ml), canneberges séchées, raisins secs, baies de Goji (maximum 15 ml), carambole (1 moyenne), cantaloup et melon miel (maximum 125 ml), figues de Barbarie (prickly pear) (1), fraises et framboises (125 ml), fruit de la passion (125 ml), groseilles (15 ml), kiwi (1 moyen ou 2 petits), noix de coco en flocons (60 ml), papaye (250 ml), raisins (125 à 250 ml), rhubarbe (250 ml), jus de fruits (limiter à 125 ml) : jus d’orange, de pamplemousse, jus de canneberge pur (non sucré avec fructose) et jus de bleuets.
Légumes à privilégier : algues (2 feuilles), aragula (roquette), aubergine (125 ml), bambou, cœurs de palmier, bette à carde crue (250 ml) ou 125 ml cuit, bok choy (250 ml), brocoli (125 ml), carotte 1 moyenne, câpres, chicorée en feuilles, chou régulier (250ml), chou frisé (kale) ou cavalier (250 ml cru ou 125 ml cuit), chou de Savoie (60 ml), céleri (maximum ¼ tige), céleri-rave (125 ml), cœur d’artichaut en conserve (1/8), châtaignes d’eau (125 ml), ciboulette (15 ml); partie verte oignon vert ou poireau, citrouille en purée ou en conserve (60 ml), concombre (125 ml), courges variées; limiter à 60 ml pour musquée/Butternut, courgette (125 ml), cresson (125 ml), épinards (500 ml crus ou 125 ml cuits), endive (125 ml), fenouil (125 ml), fèves germées (125 ml), haricots jaunes ou verts (125 ml), igname (250 ml émincé), laitue toute variété (250ml), luzerne (125 ml), maïs en épi (moins d’un demi), navet, rutabaga (125 ml), okra (6), olives, panais, patate douce (125 ml), poivrons (250 ml), piment fort (1 petit), pomme de terre, radis (2), tomate fraîche ou en conserve (125 ml) ou tomates cerises (8) ou tomates séchées (2 moitiés).
Produits laitiers à privilégier : lait sans lactose, kéfir sans lactose, boisson d’amande ou de chanvre (250 ml), boisson d’avoine (30 ml), boisson de soya à base de fève entière (60ml), lait de noix de coco (125 ml); crème de coco (125 ml), yogourt sans lactose, fromage vieilli de type Cheddar, Colby, Suisse, Mozzarella, Gouda, Parmesan, Feta, Havarti, Brie, Camembert, fromage de chèvre, fromage Haloumi (50 g), fromage cottage régulier égoutté (60ml) ou sans lactose, fromage à la crème nature, ricotta, crème sure (30 ml), crème fouettée (60 ml).
Produits céréaliers à privilégier : pain au levain : blé ou épeautre (2 tranches), pain sans gluten, sans farine de légumineuses (2 tranches), céréales sèches de quinoa, de riz, de maïs, de sarrasin (125 ml), farines et flocons de millet, sarrasin, quinoa, maïs, sorgho, teff, farine d’avoine (60 ml), gruau d’avoine (60 ml sec), gruau de sarrasin (30 ml sec), polenta, tortilla de maïs (6 pouces), maïs soufflé (selon tolérance individuelle), riz blanc, brun, basmati (250 ml cuit), pâtes sans gluten à base de riz, de maïs ou de quinoa (250 ml cuites), craquelins de riz (20), craquelin régulier (1 seul à la fois), galettes de riz (2), tortilla sans gluten et le son d’avoine (15 ml).
*Le syndrome métabolique, aussi appelé syndrome X, n’est pas une maladie en soi. Il désigne plutôt la présence d’un ensemble de signes physiologiques qui accroissent le risque de diabète de type 2, de maladies cardiaques et d’accident vasculaire cérébral (AVC).